ENFERMERÍA CUIDÁNDOTE - ISSN 2695-9364
Cortés Ruiz MV, Cortés Montero C. Estrategias de prevención del síndrome post cuidados intensivos en pacientes pediátricos. Revisión de la literatura
Estrategias de prevención del síndrome post cuidados intensivos en pacientes pediátricos. Revisión de la literatura
Strategies for the prevention of post-intensive care syndrome in pediatric patients. Literature review
Autoras:
- María Victoria Cortés Ruiz
 . Hospital Regional Universitario de Málaga. Málaga. España.
. Hospital Regional Universitario de Málaga. Málaga. España. - Cristina Cortés Montero
 . Hospital Regional Universitario de Málaga. Málaga. España.
. Hospital Regional Universitario de Málaga. Málaga. España.
- María Victoria Cortés Ruiz
 . Hospital Regional Universitario de Málaga. Málaga. España.
. Hospital Regional Universitario de Málaga. Málaga. España.
Correo electrónico: victoriacortes1612@gmail.com
- 31/01/2025
- 20/05/2025
- Cortes Ruiz MV, Cortés Montero C. Strategies for the prevention of post-intensive care syndrome in pediatric patients. Literature review. Enferm Cuid. 2025;8. https://doi.org/10.51326/ec.8.3807634
 Las obras se publican en esta revista bajo una licencia Creative Commons Attribution 4.0 International License (CC BY 4.0) que permite a terceros utilizar lo publicado siempre que mencionen la autoría del trabajo y a la primera publicación en esta revista.
Las obras se publican en esta revista bajo una licencia Creative Commons Attribution 4.0 International License (CC BY 4.0) que permite a terceros utilizar lo publicado siempre que mencionen la autoría del trabajo y a la primera publicación en esta revista.
|
Resumen Introducción: El desarrollo científico y tecnológico ha contribuido a la supervivencia de los pacientes pediátricos críticos, aunque esto conlleva una serie de morbilidades físicas, cognitivas y mentales que afectan directamente al paciente post crítico y a sus familias. Es lo que se conoce como síndrome post cuidados intensivos pediátrico (PICS-P). Debido a su importancia, esta revisión de la literatura tiene como objetivo proporcionar una síntesis de la información disponible para disminuir o evitar la aparición de dicho síndrome en la población pediátrica. Metodología: Revisión de la literatura de los últimos cinco años en Pubmed, Cinahl, BVS, Metabuscadores, TRIP database, Epistemonikos, Cochrane, Health y JBI. Resultados: Está comprobado como el uso de los diarios de UCI ayuda a nivel psicológico al núcleo familiar. La movilización temprana y la rehabilitación son estrategias potencialmente efectivas para prevenir complicaciones, retrasos en la movilidad y estancias hospitalarias prolongadas. Además, junto a la terapia nutricional, previene la pérdida de masa muscular. El uso de sedantes, no benzodiacepinas (dexmetomidina), con una buena higiene del sueño, ayuda significativamente al manejo del delirio. Los paquetes ABCDEFGH, adaptados a pediatría, y el proyecto LiberAction ante recursos limitados, son buenas medidas para la prevención del PICS. Conclusión: Aunque existe escasa evidencia en pediatría, la implementación temprana de medidas para prevenir el PICS es mucho más eficaz que el tratamiento posterior al alta. Las enfermeras destacan por su vital importancia para llevarlas a cabo. Palabras clave: Cuidados de Enfermería; Diario; Pediatría; Prevención; Síndrome Post-Cuidados Intensivos. |
|
Abstract Introduction: Scientific and technological advancements have contributed to the survival of critically ill pediatric patients, although this entails a series of physical, cognitive, and mental morbidities that directly affect the post-critical patient and their families. This is known as pediatric post-intensive care syndrome (PICS-P). Due to its importance, this literature review aims to provide a synthesis of the available information to reduce or prevent the onset of this syndrome in the pediatric population. Methodology: Literature review of the past five years in PubMed, CINAHL, BVS, Metasearch engines, TRIP Database, Epistemonikos, Cochrane, Health, and JBI. Results: It has been proven that the use of ICU diaries provides psychological benefits for the family nucleus. Early mobilization and rehabilitation are potentially effective strategies to prevent complications, delays in mobility and prolonged hospital stays. Additionally, when combined with nutritional therapy, they prevent muscle mass loss. The use of non-benzodiazepine sedatives (dexmedetomidine), along with good sleep hygiene, significantly aids in the management of delirium. The ABCDEFGH bundles, adapted to paediatrics, and the LiberAction project in the face of limited resources, are good measures for the prevention of PICS. Conclusion: Although there is little evidence in pediatrics, the early implementation of measures to prevent PICS is much more effective than post-discharge treatment. Nurses are crucially important for the implementation of these measures. Keywords: Diary; Nursing Care; Pediatrics; Post-Intensive Care Syndrome; Prevention. |
|
Introducción. Marco conceptual En el último cuarto del siglo XX, ha sido esencial el aumento de los conocimientos, la innovación técnica y los protocolos para estandarizar los procedimientos y cuidados proporcionados en las Unidades de Cuidados Intensivos (UCI)1. Todo esto ha contribuido directamente a un incremento de la tasa de supervivencia de pacientes críticos2. En la actualidad, las Unidades de Cuidados Intensivos Pediátricas (UCIP) reportan tasas de mortalidad bajas (2-4%), cifras similares a las de los adultos3, quedando en segundo plano, posiblemente, las necesidades humanas y emocionales de pacientes, familias y profesionales4. Para garantizar unos cuidados de calidad, es necesario visualizar al paciente de forma holística, lo cual nos lleva al concepto de humanización. La humanización consiste en enfocarnos en la persona a la que atendemos, teniendo en cuenta su individualidad, respetando su dignidad y valores, prestándole cuidados basados en la mejor evidencia existente y haciendo un uso responsable de los recursos disponibles. Además, incluye a los familiares, que los hace participar de forma activa en el proceso, y a los profesionales sanitarios, recordándoles su vocación y dedicación5. Los pacientes críticos pueden enfrentarse a numerosas intervenciones invasivas, las cuales son indispensables para su proceso de recuperación, como pueden ser la ventilación mecánica, la intubación endotraqueal, la inserción de tubos torácicos, el cateterismo venoso y arterial central o la administración intensiva de medicación, entre otros6. El uso prolongado de la ventilación mecánica (VM) implica riesgos como la necesidad de una sedación más profunda, la cual está estrechamente relacionada con una inestabilidad hemodinámica, inmovilización, infecciones nosocomiales, aumento de la abstinencia y el delirio. Todo ello resulta en una mayor duración de la estancia en la UCIP7. Por otro lado, un estudio ha determinado que un elevado porcentaje de niños están preparados para la extubación antes de comprobar la adaptación al destete. Esto conlleva un aumento del riesgo de una ventilación innecesariamente prolongada7. Además, es preciso un nivel de sedación adecuado, evitando la infra o sobresedación, ya que aumenta el riesgo de VM prolongada, inestabilidad hemodinámica, abstinencia y delirio7. A pesar de los evidentes beneficios, esta supervivencia lleva asociada una serie de morbilidades físicas, cognitivas y mentales que afectan directamente al paciente post crítico y a sus familias, incluso, producen un aumento del gasto de los recursos sanitarios8. Dicho fenómeno es lo que se conoce como síndrome post cuidados intensivos (PICS). Se estima que en torno a un 30-50% de los pacientes adultos que se encontraban en estado crítico, desarrollarán posteriormente el PICS. Por otro lado, el 70-100% de ellos sufrirán disfunciones cognitivas, y solamente el 49% retomará su trabajo en los doce meses posteriores al alta9. En cuanto a los pacientes pediátricos, tras el alta, se observa que entre el 20 y 30% de ellos tienen una calidad de vida relacionada con la salud significativamente más baja, en comparación con sus pares sanos tres meses después de su estancia en UCIP10. El PICS fue definido oficialmente en 2012 por la Sociedad de Medicina de Cuidados Críticos (SCCM) en una conferencia como deficiencias nuevas o que empeoran en el estado de salud física, cognitiva o mental, que surgen después de una enfermedad crítica y que persisten más allá de la hospitalización en cuidados intensivos11. La necesidad de caracterizar el PICS pediátrico (PICS-P) era apremiante, debido a la alta proporción de pacientes pediátricos en UCI con comorbilidades preexistentes que podrían afectar negativamente a los resultados funcionales y a la calidad de vida después de una estancia en la unidad. Por tanto, en 2018, se definió el marco conceptual de la PICS pediátrica1. Asimismo, debido a las reacciones adversas que se producen en la familia, principalmente el desequilibrio psicológico, se contempló la necesidad de incluir en el marco conceptual del PICS a la familia (PICS-F)1. Profundizando, existen determinados factores que aumentan el riesgo de padecer dicho síndrome, aunque la complejidad y la combinación de ellos no está del todo clara6,12. Numerosos estudios afirman que existen factores inherentes que predisponen al desarrollo de esta enfermedad, como la edad, el sexo y el estado de salud previo. Las causas más evidentes están relacionadas con la estancia en la UCI, como la duración del ingreso, la gravedad de la enfermedad o lesión y la inmovilización prolongada1,3,7,12. Además, destacan los daños ocasionados por las intervenciones relacionadas con el soporte vital, como la ventilación mecánica o la intubación endotraqueal6, así como estar sometido a dosis prolongadas de benzodiacepinas u opioides. Otros estudios hacen referencia al impacto ocasionado por las experiencias subjetivas aterradoras en la UCI, o la influencia del aislamiento social6,13. Por otro lado, el estudio de Herrup et al. refiere que el sexo femenino o ser madre o padre soltero de un niño críticamente enfermo influye directamente en el posible desarrollo del PICS-F14. Ilustración 1. Factores de riesgo que contribuyen a la aparición del síndrome post cuidados intensivos. 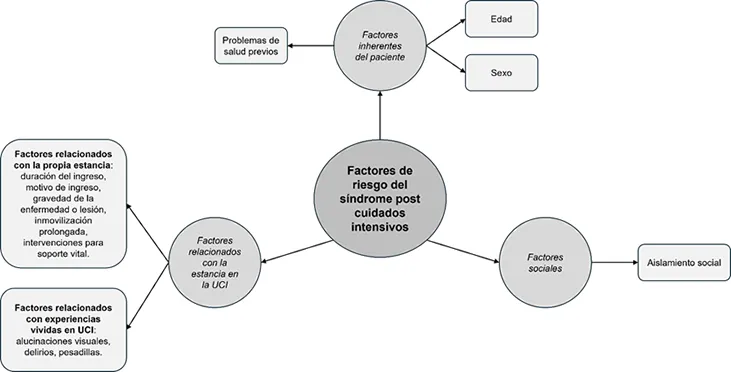 Fuente: elaboración propia. En cuanto a las consecuencias o secuelas del PICS, tanto en la población adulta como en la pediátrica, se pueden distinguir tres esferas principalmente afectadas: física, mental y cognitiva. A nivel físico, destaca la debilidad adquirida en la unidad de cuidados intensivos (ICU-AW), la cual es un trastorno neuromuscular que afecta a las actividades de la vida diaria de un 40% de los pacientes que reciben el alta tras su condición crítica y, aunque suele remitir a los 12-24 meses, puede provocar deterioros de la función física, e incluso mayor mortalidad a largo plazo2. A nivel mental, la ansiedad, depresión y el trastorno de estrés postraumático son los trastornos psiquiátricos más frecuentes asociados a este síndrome, siendo incluso infradiagnosticados2. A nivel cognitivo, las alteraciones que se detectan principalmente están relacionadas con la memoria, la función ejecutiva, el lenguaje, la atención y concentración y las habilidades visuales-espaciales, donde el principal factor de riesgo es el delirio1,8. Además, es fundamental considerar la esfera social, la cual afecta tanto a los niños como a sus familias, en aspectos como la reintegración con sus amigos en la escuela o el desempleo de sus padres por cuidar a un hijo enfermo1. Ilustración 2. Consecuencias del síndrome post cuidados intensivos. 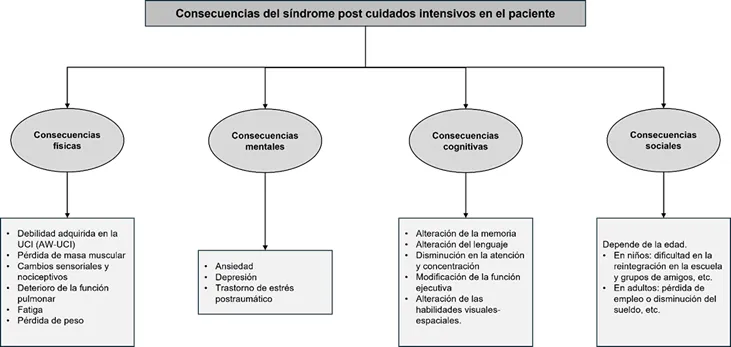 Fuente: elaboración propia. Como se ha expuesto, este síndrome puede provocar muchas secuelas a distintos niveles, afectando también a la salud pública, provocando un aumento de gastos y recursos de la atención médica y requiriendo una gran inversión económica para proporcionar salarios a la población con incapacidad laboral a causa del PICS2. Por todo ello, vemos necesario profundizar en medidas específicas para la prevención del PICS que puedan ser aplicadas en la población pediátrica. Metodología Revisión bibliográfica de la literatura. Pregunta de búsqueda El formato de pregunta empleado ha sido PICO, donde los elementos de la pregunta quedarían fijados del siguiente modo (Tabla 1): Tabla 1. Elementos de la pregunta PICO.  La pregunta de investigación quedó así establecida: ¿La aplicación de estrategias para la prevención del síndrome post cuidados intensivos en pacientes pediátricos disminuye o evita su aparición tras el alta? Objetivos Objetivo general
Objetivos específicos
Criterios de inclusión y exclusión Los criterios de inclusión considerados fueron los enumerados a continuación:
Por otro lado, los criterios de exclusión quedaron definidos de la siguiente forma:
Fuentes de búsqueda Una vez establecida nuestra pregunta de investigación, se procedió a realizar una búsqueda exhaustiva de toda la evidencia clínica disponible en los últimos cinco años, destacando Pubmed, Cinahl, Trip database, Epistemonikos, Biblioteca Cochrane, Health Evidence y JBI, con el fin de disponer de una información actualizada que tuviese el mayor grado de calidad posible. Criterios de búsqueda: descriptores, operadores y limitadores. Antes de comenzar la búsqueda, se establecieron las palabras clave de la investigación traducidas a lenguaje documental, con los descriptores DeCS (Descriptores en Ciencias de la Salud). Tabla 2. Traducción al lenguaje documental. 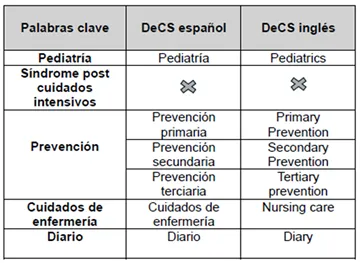 Cabe resaltar que no fue posible encontrar ningún descriptor para síndrome post cuidados intensivos, por lo que se intentó hacer una búsqueda desde el índice jerárquico. Sin embargo, no fue exitosa. Es por ello por lo que se decidió indagar usando las palabras clave directamente. Como limitadores empleamos el idioma, seleccionando español e inglés y la fecha de publicación, filtrando a los últimos 5 años (2019-2024). Por último, se usaron diferentes estrategias de búsqueda usando el operador booleano AND entre los distintos descriptores, haciendo varias combinaciones entre ellos y realizando la búsqueda en las fuentes mencionadas en el apartado anterior (Anexo 1). Resultados Ilustración 3. Flujograma. 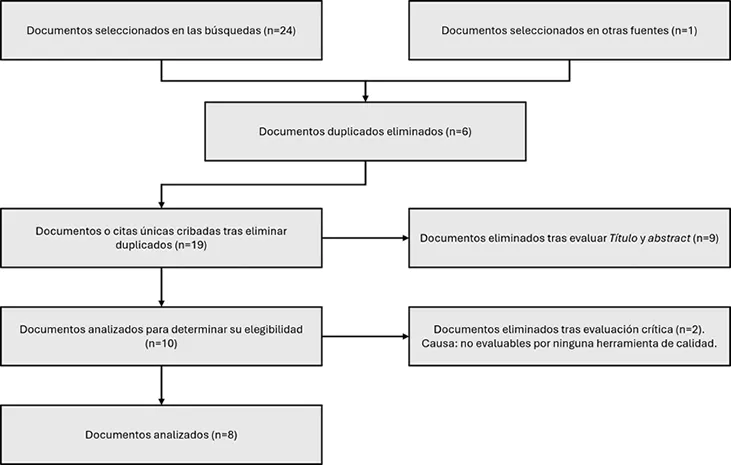 En el anexo 1 se pueden ver los documentos recuperados, número de artículos que encontramos tras la búsqueda realizada; pero los que realmente contamos e introdujimos en el primer paso de nuestro flujograma, son los documentos seleccionados, los cuales son adecuados a los criterios de inclusión y exclusión establecidos. Por último, los documentos analizados son los que han pasado la herramienta de calidad y, por tanto, hemos utilizado en esta revisión bibliográfica. Destacar también que, para reducir el número de duplicados, permitiéndonos trabajar con números más pequeños, no se incluyeron artículos previamente ya seleccionados con otra estrategia de búsqueda en la misma fuente. Evaluación crítica de los elementos analizados. Individualmente, tras una lectura crítica de los diferentes documentos, pasamos las respectivas herramientas de calidad según el tipo de estudio, consensuándolo posteriormente en común. Los estándares de publicación o checklist de lectura crítica utilizados fueron:
Además, dos artículos, una carta al editor y un artículo de revista, han sido descartados por mutuo acuerdo ya que no alcanzan la calidad buscada. Al contrario, sí que aceptamos 4 revisiones de la literatura ya que consideramos que son de gran interés para abordar las medidas de prevención del PICS en pacientes pediátricos. Tabla 3. Evaluación crítica de los documentos finalmente analizados. (+) ítem presente, (¿?) ítem dudoso, (-) ítem no presente. 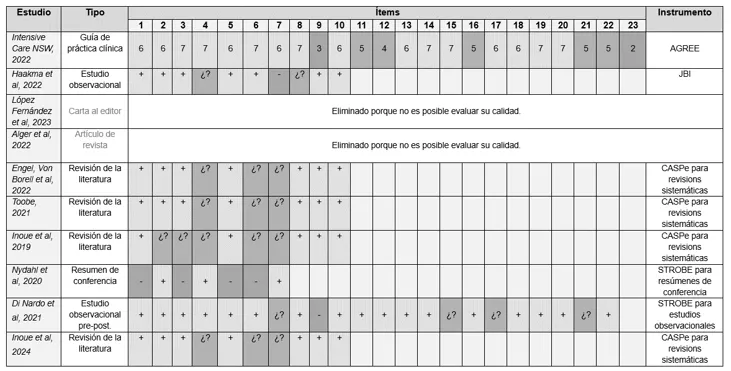 Discusión Diarios de UCI La utilización de un diario de la UCI consiste en introducir anotaciones diarias sobre el estado de salud del paciente en la UCI, los episodios o cuidados que ocurren en el día a día o cómo va el proceso de recuperación, entre otras. Sin duda, la principal finalidad de estos diarios es narrar las experiencias del paciente durante su estancia8. Se utiliza un lenguaje cotidiano y cercano para facilitar su posterior comprensión16. Además, el diario es libre y personalizado. Principalmente, en el ámbito pediátrico, se deben de incluir escritos sencillos, fotografías, dibujos, pegatinas… que ayuden al niño a entender lo ocurrido a medida que va creciendo13. Tanto el personal sanitario que interactúa con el paciente como las propias familias, son los encargados de describir todos los aspectos mencionados. Incluso, si la situación lo permite, puede participar también el propio paciente1. Gracias a la diversidad de autores, el contenido del diario se ve enriquecido de los diferentes mensajes esperanzadores y cuidados proporcionados, destacando esa transparencia creada entre todos los miembros. Además, permite en cierta manera mantener el contacto con el paciente y transmitir la presencia de la familia y mostrarle su apoyo. Los objetivos de dichos diarios son múltiples y cada vez están respaldados con más evidencia, aunque se sigue indagando sobre sus objetivos específicos13. Principalmente, ayudan a prevenir el PICS reduciendo la ansiedad, depresión y síntomas del trastorno por estrés post traumático (TEPT)8. Esto se consigue gracias a que la lectura del diario tras el alta en la UCI consigue completar los vacíos de memoria, adecuando los recuerdos confusos y delirios16. También ayuda a la orientación del paciente1, y a comprender mejor todas las experiencias vividas durante la estancia, especialmente las negativas, las cuales por autodefensa intentamos borrar de nuestra memoria o las distorsionamos, creándonos más angustia el hecho de no recordar bien lo ocurrido13. Todos estos efectos positivos no ocurren solo en el paciente, sino que también se ve beneficiada la propia familia. Incluso para el resto de los profesionales que participan en el diario, el hecho de reflexionar el qué escribir, les ayuda a recordar que están ante personas, a la humanización de la atención, y a perfeccionar además la comunicación8. Generalmente, la implantación del diario la debate el equipo de enfermería responsable del paciente y, si finalmente se considera favorable, se explica el funcionamiento al paciente y a la familia. Tras la obtención del consentimiento requerido, se procede a la utilización del diario1. Este diario recaba la información desde el primer día de ingreso en la UCI (o cuando se haya decidido implantar), hasta el alta de la estancia en cuidados intensivos. Sin embargo, existe debate sobre cuándo entregar el diario completado, debido a que las alteraciones emocionales del paciente pueden apaciguarse tras la lectura de este o, por el contrario, provocar más dolor interno. Según el Informe de la Tercera Conferencia Internacional sobre el Diario de la Unidad de Cuidados Intensivos, el momento idóneo para entregar el diario es cuando el paciente esté consciente, orientado y emocionalmente estable, cuando haya acabado la situación traumática y cuando exista interés en el paciente por descubrir el progreso de su enfermedad con preguntas como “¿Qué me pasó?” “¿Cuánto tiempo he estado o estuve en la UCI?” “¿Por qué estoy tan débil?”13. En cuanto a la historia de los diarios de la UCI, fueron las enfermeras de Escandinavia las que comenzaron su uso en 1985. Posteriormente se extendió a países de Europa, Australia y América del Sur. Además, América del Norte también estuvo interesada en esta medida de prevención del PICS. A causa de estos avances, en Estados Unidos, el 1 de noviembre de 2018, se impartió la conferencia mencionada anteriormente. Su finalidad era fomentar los conocimientos, la motivación y el interés del uso de los diarios. Estuvo formada por 4 sesiones las cuales sus contenidos fueron describir el PICS, estrategias para implementar los programas de diarios de UCI, temas especiales y la rehabilitación psicosocial. Gran parte de sus participantes eran profesionales de enfermería13. Por otro lado, para responder a la problemática de los diarios escritos durante la pandemia de COVID-19 donde había restricciones de visitas y un estricto control de infecciones, se ofreció el diario digital “Post-UCI” y diferentes páginas webs o aplicaciones17: icu-diary.org8, ICUsteps, ICUTogether13. A pesar de todas las ventajas mencionadas, una exploración cualitativa realizada en 2020, relató que las diferentes barreras percibidas por el personal enfermero para la utilización del diario son: la falta de tiempo, la dificultad de escribir mensajes cortos y la poca integración de esta medida en sus rutinas de trabajo17. Movilización temprana y rehabilitación física Se cree que la movilización temprana (MT) y la rehabilitación de pacientes pediátricos críticos pueden evitar complicaciones, retrasos en la movilidad y estancias hospitalarias prolongadas18. Por “temprana” se entiende una rehabilitación física intensiva adicional a la atención regular recibida en cualquier UCI. Sin embargo, no queda claro cuándo está recomendado iniciar estas intervenciones1. La inmovilización convierte a estos pacientes susceptibles a la debilidad adquirida en la UCI (ICU-AW), la cual supone un factor de riesgo de PICS. Para hablar de la movilización temprana en la población pediátrica, es necesario analizar en primer lugar sus efectos en adultos. En la actualidad, hay estudios que refieren que la movilización temprana en adultos mejora, e incluso previene, la ICU-AW. Además, afirman que, un año después del alta, los pacientes que han recibido esta MT poseen la mitad de probabilidades de haber fallecido o de ser rehospitalizados18. En 2015, una revisión sistemática que trataba sobre la rehabilitación con ejercicios después del alta de la UCI para la recuperación de una enfermedad crítica, informaba que no había un efecto claro de esta terapia post-UCI sobre la calidad de vida ni la mortalidad. De hecho, confirmaba que la prevención de la sintomatología del PICS desde el ingreso en la UCI era esencial1. Un año más tarde, se elaboró una Guía de Práctica Clínica (GPC) japonesa para el manejo de la sepsis y el shock séptico que sugería implementar la MT como una medida preventiva del PICS. Por otro lado, una revisión sistemática de 2018 también apoyaba los resultados de la GPC anterior, afirmando además que la rehabilitación física contribuye a la disminución de la ICU-AW1. Sin embargo, un ensayo controlado aleatorizado del año 2022 afirmó que la aplicación de esta MT en adultos sometidos a ventilación mecánica no incrementó de forma significativa el número de días que los pacientes críticos seguían con vida fuera del hospital. De hecho, se obtuvieron mejores resultados en el grupo control, el cual recibía intervenciones de rehabilitación física menos de 5 días a la semana. Esto plantea la posibilidad de que no exista un beneficio adicional de la MT con respecto a la movilización rutinaria16. Es lógico pensar en que la MT tiene los mismos objetivos en la población pediátrica: mejorar los resultados y la funcionalidad a largo plazo. No obstante, la diversidad de la población en la UCIP plantea desafíos, especialmente a causa de la variabilidad de edades y funciones cognitivas básicas. La Sociedad de Medicina de Cuidados Críticos (SCCM), con el fin de unificar criterios, estableció unas directrices en las que se enumeraban los diferentes puntos que debía contener un programa de movilidad temprana:
La GPC Early mobilisation and rehabilitation of paediatric intensive care patients, establece una serie de contraindicaciones para movilizar a los niños en situación crítica dependiendo de su patología o condición, aconsejando en esos casos el reposicionamiento en cama18 (anexo 2). Los objetivos de movilidad deben siempre plantearse de forma individual, según la condición basal del paciente, nivel de desarrollo, diagnóstico y pronóstico. Dos estudios piloto de Hopkins y sus colaboradores demostraron, además de la seguridad de la movilización en pacientes pediátricos, que la presión intracraneal (PIC) y las convulsiones sensibles al estímulo no aumentan con este movimiento. Destacaron también la importancia de la optimización de la analgesia y sedación para mantener a los niños despiertos y alerta, promoviendo así ciclos normales de sueño-vigilia. Todo ello contribuye igualmente a la participación en las actividades de rehabilitación8. Nutrición El tratamiento nutricional es fundamental para la prevención del PICS1. Se ha visto que la combinación de la movilización temprana y la terapia nutricional actúan conjuntamente previniendo la pérdida de masa muscular en pacientes ingresados en la UCI16. Asimismo, el déficit energético es compensado principalmente por el catabolismo muscular, lo cual conlleva a la pérdida de masa corporal magra, que se asocia con un mayor riesgo de mortalidad. A pesar de que diversas investigaciones han evidenciado que alcanzar un suministro mínimo de energía a través de la nutrición parenteral suplementaria desde la fase aguda se vinculó con una disminución de la PICS, la sobrealimentación podría ocasionar un deterioro de la autofagia y empeorar la UCI-AW. Por ende, es fundamental aspirar a un suministro de energía adecuado, evitando la sobreingesta en pacientes críticos. Por otro lado, varios estudios han informado que no es suficiente con proporcionar proteínas por sí solas para reducir el PICS, sino que son necesarias la actividad física y la rehabilitación para maximizar sus efectos1. Manejo del delirio En cuanto al delirio, existen diferentes medidas para su cribado al igual que intervenciones para reducirlo o evitarlo. A nivel farmacológico, emplear agonistas alfa-2 como la dexmedetomidina7,16 y la clonidina, evitando la utilización de opioides y benzodiacepinas. Además, hay evidencia de que el midazolam afecta negativamente en niños, ya que disminuye la calidad del sueño e incrementa tanto el delirio, la VM como la estancia en UCIP7. Por otro lado, a nivel no farmacológico, existen medidas como una buena higiene del sueño, movilización temprana y facilitar el apoyo familiar estableciendo, por ejemplo, una política de visitas sin limitaciones16. También, proporcionarles sus gafas o audífonos, en caso de que tengan, imágenes o juguetes de casa reduce el desarrollo del delirio7. Además, se está estudiando que la técnica de monitorización en tiempo real, donde se exploran las formas de onda o patrones neuronales, ayuda a diagnosticar la demencia temprana16. Gestión ambiental para la curación Es fundamental para la calidad del sueño del niño lograr un buen descanso que favorezca el ritmo circadiano. Esto se puede lograr mediante intervenciones adecuadas durante el día, y creando un ambiente tranquilo y oscuro por la noche7. Estímulos ambientales como el ruido o la luz tienen un impacto negativo en dicha calidad. Considerables estudios han reportado que en la UCI el ruido es desmesurado. Por esta razón, se ha estudiado en diferentes ensayos clínicos aleatorizados la efectividad del uso de dispositivos para la reducción de ruido, como pueden ser tapones para los oídos y auriculares. Gracias a estas medidas podríamos mejorar la calidad del sueño en la UCI, la cual algunos estudios plantean su relación con el deterioro cognitivo a largo plazo, estableciendo entonces la posibilidad de que una mala calidad del sueño influye en el desarrollo de delirio en la UCI1. Paquetes “ABCDEFGH” de liberación de UCI El proyecto de Liberación de la UCI de la Sociedad de Medicina de Cuidados Críticos consta de una serie de medidas para la prevención, la detección temprana y el tratamiento de todo tipo de secuelas ocasionadas por los cuidados intensivos. Este conjunto de medidas es conocido como los paquetes ABCDEFGH. En la medicina de cuidados intensivos para adultos, se ha evidenciado que la aplicación del paquete ABCDEF tiene efectos significativos en la supervivencia, el uso de VM, la duración del coma, la incidencia de delirio y el destino del paciente tras el alta de la UCI. Sin embargo, actualmente la investigación sobre PICS en niños y las posibles medidas preventivas o terapéuticas son insuficientes. Un estudio en 2020 de Walz y sus colaboradores sospechaba que estos paquetes tenían un efecto similar en niños, pero sería necesaria la obtención de una mayor evidencia en la población pediátrica, puesto que no existen recomendaciones específicas para dicha población7. Ilustración 4. Paquetes ABCDEFGH7. 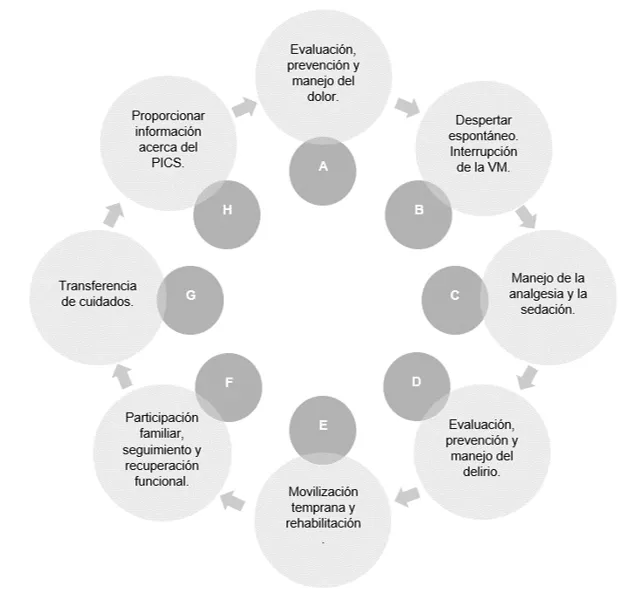 Las medidas “ABCDE” están dirigidas a los riesgos de sedación, delirio y movilidad, los cuales son considerados como factores predisponentes a desarrollar PICS. Por otro lado, las medidas “FGH” hacen referencia a la prevención y manejo del propio síndrome8. Sin embargo, es evidente la complejidad de establecer todas las medidas combinadas al mismo tiempo. Dicha dificultad está asociada principalmente a una mayor carga de trabajo de los profesionales de la salud, los cuales se encuentran en un entorno laboral que ya es considerado estresante y agotador7. Es necesario un equipo multidisciplinar para la implantación de estas medidas, así como la inclusión directa del paciente y su familia en el proceso8. Proyecto LiberAction Como hemos visto, una medida de prevención eficaz contra el PICS es el paquete ABCDEFGH; sin embargo, para llevarlo a cabo se requiere de muchas actividades complicadas de aplicar todas en el mismo tiempo. Ante la necesidad de priorizar ciertas intervenciones surgió el proyecto LiberAction, un protocolo de liberación estructurado e interdisciplinario que se centra en la detección y tratamiento del delirio, movilización temprana y sedación en una UCIP donde están reducidos los recursos humanos. En un estudio observacional realizado en una UCIP médica de 6 camas del Hospital Infantil Bambino Gesù, se comprobó la efectividad de este paquete. Es cierto que esto puede estar sesgado debido a la pequeña muestra, la cual impulsó a una rápida formación y capacitación de la implantación de este proyecto. A pesar de todo, se demostró como ante recursos limitados, el hecho de centrarse en el cribado y tratamiento del delirio, la sedación con benzodiacepinas limitadas (usando por ejemplo dexmedetomidina) y una movilización precoz, ayuda a mejorar el PICS19. Cuidados de enfermería en el PICS Los profesionales de enfermería invierten la mayor parte de su tiempo cuidando a los pacientes1. Es por ello por lo que es indiscutible resaltar el papel fundamental de las enfermeras, ya que sus cuidados influyen directamente en la prevención del PICS16. Para entender y satisfacer las necesidades del paciente, las enfermeras deben de estar al tanto de las condiciones de vida del paciente antes de su ingreso en la UCI. Esto es importante para comparar las diferencias con respecto al estado funcional actual, y favorecer por tanto su recuperación. No solo son las encargadas de conseguir una analgesia adecuada y una sedación óptima en el paciente, sino que también son imprescindibles en las intervenciones no farmacológicas. Participan en los cambios posturales realizados a lo largo del día, la MT y la rehabilitación1. Por otro lado, las enfermeras requieren de buenas habilidades de comunicación, por ejemplo, para facilitar la toma de decisiones compartidas entre el paciente y la familia, contemplando las diferentes opciones de tratamiento, y ofreciendo información y educación sanitaria. Todo ello contribuye a establecer una buena relación terapéutica, facilitando la participación de la familia en el proceso de recuperación16. Las actividades para la prevención del PICS requieren de continuidad, tanto durante el ingreso como tras el alta. Por ende, una comunicación efectiva en la transferencia, que tenga en cuenta todos los aspectos relacionados con el PICS, es vital para mantener una continuidad de cuidados1. Limitaciones del estudio Destacamos la falta de evidencia disponible sobre la efectividad de las medidas de prevención del PICS en pediatría, ya que la mayoría están enfocadas en población adulta, resaltando además el hecho de que, por cuestiones éticas, no hay estudios experimentales en niños. Por otro lado, la pandemia del COVID-19 ha influido en el desarrollo de dichas medidas, ya que se han tenido que ver modificadas para cumplir con las restricciones y limitaciones establecidas. Esto ha provocado la creación de diarios electrónicos y proyectos como el de LiberAction, que engloba menores intervenciones que el paquete ABCDEFGH. Además, ha de mencionarse el hecho de incluir solo los artículos disponibles a texto completo de forma gratuita, que constituye una limitación a considerar. Conclusiones En base a los hallazgos de esta revisión, se ha determinado que la implementación temprana de medidas para prevenir el PICS es mucho más eficaz que el tratamiento posterior al alta. Sin embargo, existe escasa evidencia sobre los distintos beneficios que obtiene la población pediátrica ante las medidas de prevención del PICS. Por otro lado, ha quedado constatado que el uso de los diarios de UCI ayuda a nivel psicológico, tanto en el paciente como en la familia. En el ámbito pediátrico, se debe adaptar el contenido para facilitar al niño su comprensión. Así mismo, hay que señalar que, a la implementación de los diarios en las UCI pediátricas, las enfermeras afirman que encuentran obstáculos para su uso, como la falta de tiempo y la integración insuficiente en el horario laboral. Se requieren estrategias personalizadas para apoyar a las enfermeras de la UCI para el uso de los diarios. En cuanto a la MT y la rehabilitación en la población pediátrica, se constata que son relevantes como estrategias potencialmente efectivas para prevenir complicaciones, retrasos en la movilidad y estancias hospitalarias prolongadas. La aportación de ambas prácticas ayudan a mejorar los resultados clínicos a corto y a largo plazo. Si bien es crucial abordar las discrepancias halladas en la evidencia, considerando las contraindicaciones de aplicar estos métodos, así como la seguridad del paciente. Integradas en estas medidas de rehabilitación, también se ha establecido que la combinación de la terapia física con la nutricional resulta ser una medida efectiva para la prevención de la pérdida de masa muscular en pacientes críticos. El suministro de energía debe ser cuidadoso y adecuado a las características del paciente. Aunque no se han encontrado diferencias en las intervenciones en el ámbito nutricional entre adultos y niños. Además, se ha concretado que el uso de sedantes que no sean benzodiacepinas como, por ejemplo, la dexmetomidina, junto con una buena higiene del sueño, ayuda significativamente al manejo del delirio. Y que los factores ambientales como el ruido excesivo y la luz influyen en una mala calidad del sueño, la cual puede ocasionar el delirio en UCI. Se recomienda el uso de dispositivos para esta gestión ambiental. En lo relativo a las medidas de prevención, se ha concretado que los paquetes ABCDEFGH de adultos pueden ser modificados y adaptados a pediatría. Esto estaría íntimamente relacionado con una formación continua y de calidad de los profesionales sanitarios, puesto que son los que van a llevar a cabo dichas medidas. Y en situaciones de recursos limitados, el proyecto LiberAction demuestra que es una buena medida centrarse en el delirio, la sedación y la MT para la prevención del síndrome. Por último, hemos podido comprobar como el papel de la enfermería siempre está presente. En todas las medidas mencionadas, la enfermera destaca por su vital importancia para llevarlas a cabo. Una de sus funciones principales es conseguir una buena relación terapéutica, tanto con el paciente como con la familia, para hacerles partícipes del proceso y reduciendo, por tanto, el impacto emocional.
Bibliografía |
|
1. Inoue S, Hatakeyama J, Kondo Y, Hifumi T, Sakuramoto H, Kawasaki T, et al. Post-intensive care syndrome: its pathophysiology, prevention, and future directions. Acute Med Surg. 2019;6(3):233-46. https://doi.org/10.1002/ams2.415 2. Adriaenssens J, Maertens de Noordhout C, Kohn L, Castanares-Zapatero D. Prevention of post-intensive care syndrome (PICS). Brussels: Belgian Health Care Knowledge Centre (KCE); 2023. KCE Reports; 364. https://doi.org/10.57598/R364C 3. Long DA, Fink EL. Transitions from short to long-term outcomes in pediatric critical care: considerations for clinical practice. Transl Pediatr. 2021;10(10):2858-74. https://doi.org/10.21037/tp-21-61 4. García-Salido A, Heras la Calle G, Serrano González A. Revisión narrativa sobre humanización en cuidados intensivos pediátricos: ¿dónde estamos? Med Intensiva. 2019;43(5):290-8. https://doi.org/10.1016/j.medin.2018.01.006 5. Rojas V. Humanización de los cuidados intensivos. Rev Méd Clín Las Condes. 2019;30(2):120-5. https://doi.org/10.1016/j.rmclc.2019.03.005 6. Ekim A. The Post-Intensive Care Syndrome in Children. Compr Child Adolesc Nurs. 2020;43(1):15-21. https://doi.org/10.1080/24694193.2018.1520323 7. Engel J, von Borell F, Baumgartner I, Kumpf M, Hofbeck M, Michel J, et al. Modified ABCDEF-Bundles for Critically Ill Pediatric Patients - What Could They Look Like? Front Pediatr. 2022;10:886334. https://doi.org/10.3389/fped.2022.886334 8. Toobe M. Síndrome post cuidados intensivos en pediatría. Rev Fac Cienc Méd Córdoba. 2021;78(4):408-14. http://dx.doi.org/10.31053/1853.0605.v78.n4.32809 9. Heredia Díez VB, Suárez Gorris MP, Badía Romano E, Martín Gracia C, Torralba Elía L, Prieto Sancho C. Síndrome post-cuidados intensivos en la unidad de cuidados intensivos. Rev Sanit Investig. 2021. Disponible en: https://revistasanitariadeinvestigacion.com/sindrome-post-cuidados-intensivos-en-la-unidad-de-cuidados-intensivos/ [Consultado 06-05-2024] 10. Rennick JE, Knox AM, Treherne SC, Dryden-Palmer K, Stremler R, Chambers CT, et al. Family Members' Perceptions of Their Psychological Responses One Year Following Pediatric Intensive Care Unit (PICU) Hospitalization: Qualitative Findings From the Caring Intensively Study. Front Pediatr. 2021;9:724155. https://doi.org/10.3389/fped.2021.724155 11. Needham DM, Davidson J, Cohen H, Hopkins RO, Weinert C, Wunsch H, et al. Improving long-term outcomes after discharge from intensive care unit: report from a stakeholders' conference. Crit Care Med. 2012;40(2):502-9. https://doi.org/10.1097/ccm.0b013e318232da75 12. Yuliarto S, Kadafi KT, Fauziah S, Khalasha T, Susanto WP. The risk factors of the functional status, quality of life, and family psychological status in children with postintensive care syndrome: A cohort study. Int J Crit Illn Inj Sci. 2022;12(3):165-73. https://doi.org/10.4103/ijciis.ijciis_7_22 13. Nydahl P, Egerod I, Hosey MM, Needham DM, Jones C, Bienvenu OJJ. Report on the Third International Intensive Care Unit Diary Conference. Crit Care Nurse. 2020;40(5):e18-e25. https://doi.org/10.4037/ccn2020958 14. Herrup EA, Wieczorek B, Kudchadkar SR. Feasibility and Perceptions of PICU Diaries. Pediatr Crit Care Med. 2019;20(2):e83-e90. https://doi.org/10.1097/pcc.0000000000001814 15. López-Fernández E, Oviedo-Melgares L, Ordoñez-Sáez O, Belda-Hofheinz S, Ramos-Casado MV. Feasibility and acceptance of ICU diaries adapted to paediatric patients. A new tool against family post-intensive care syndrome? An Pediatr (Engl Ed). 2023;98(4):308-10. https://doi.org/10.1016/j.anpede.2023.02.009 16. Inoue S, Nakanishi N, Amaya F, Fujinami Y, Hatakeyama J, Hifumi T, et al. Post-intensive care syndrome: Recent advances and future directions. Acute Med Surg. 2024;11(1):e929. https://doi.org/10.1002/ams2.929 17. Haakma T, Tieben R, Sleven B, Buise M, van Mol M. Experiences of nurses with an innovative digital diary intervention in the intensive care unit: A qualitative exploration. Intensive Crit Care Nurs. 2022;70:103197. https://doi.org/10.1016/j.iccn.2022.103197 18. NSW Agency for Clinical Innovation. Early mobilisation and rehabilitation of paediatric intensive care patients: Clinical practice guide. Sydney: ACI; 2023. Disponible en: https://aci.health.nsw.gov.au/__data/assets/pdf_file/0004/749470/ACI-Early-mobilisation-clinical-practice-guide.pdf [Consultado 20-04-2024] 19. Di Nardo M, Boldrini F, Broccati F, Cancani F, Satta T, Stoppa F, et al. The LiberAction Project: Implementation of a Pediatric Liberation Bundle to Screen Delirium, Reduce Benzodiazepine Sedation, and Provide Early Mobilization in a Human Resource-Limited Pediatric Intensive Care Unit. Front Pediatr. 2021;9:788997. https://doi.org/10.3389/fped.2021 |
|
Anexos Anexo I. Tabla de búsqueda. 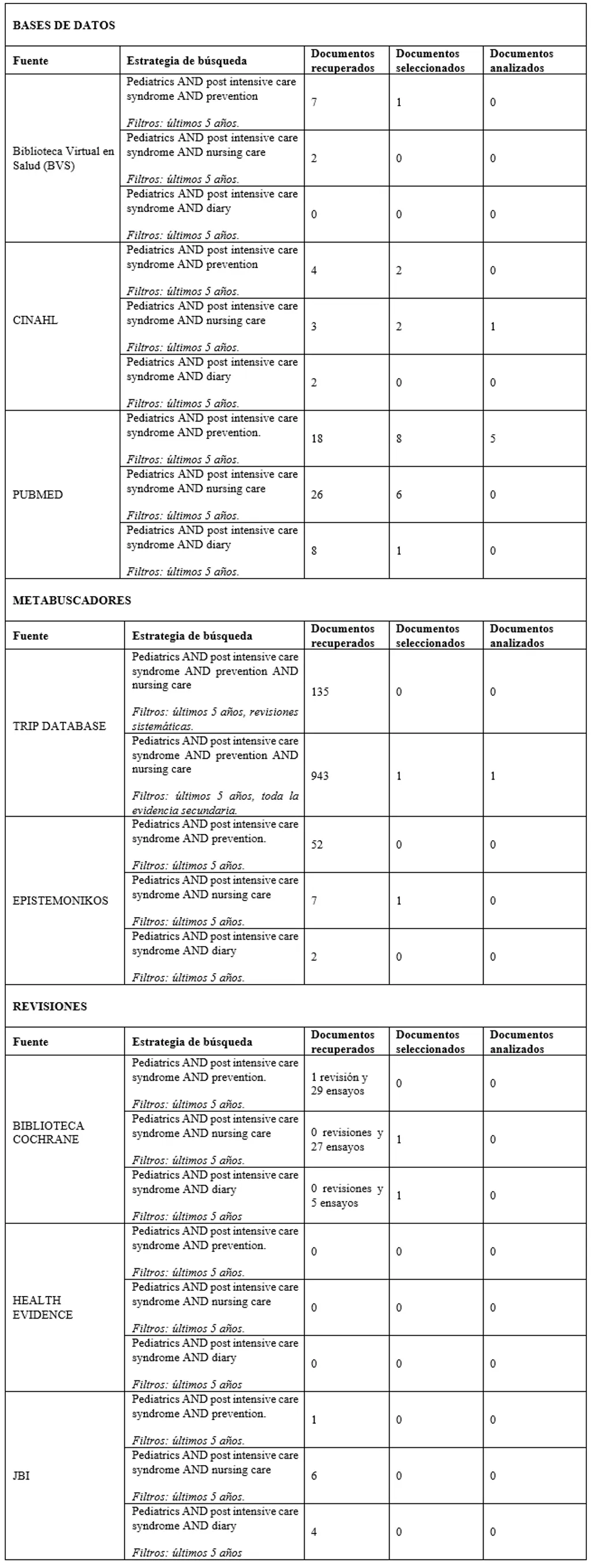 Anexo 2: Contraindicaciones para la movilización de niños en estado crítico. 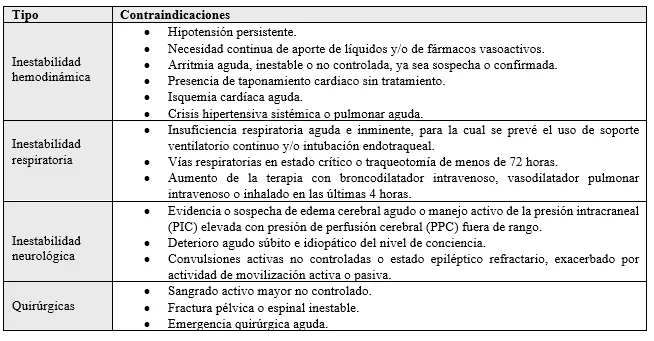 Apéndice – Glosario.  |
Enfermería Cuidándote. 2025; 8